Da migliorare i tentativi di riequilibrare il sistema, senza minare la libera circolazione dei cittadini. Emilia-Romagna, Lombardia, Veneto e Toscana le regioni con il saldo più positivo. La sorpresa Molise
Tutti gli anni la Conferenza Stato-Regioni si preoccupa di identificare le regole tecniche per lo scambio delle informazioni relative alla mobilità sanitaria e tutti gli anni, con il ritardo necessario perché si completino sia la trasmissione delle informazioni tra le regioni sia le necessarie verifiche e le eventuali correzioni ed integrazioni, sempre la Conferenza Stato-Regioni provvede a licenziare l’accordo che definisce i saldi economici che fissano il dare e l’avere di ogni singola regione.
Dettagli tecnici a parte, che manterremo al minimo indispensabile per comprendere di cosa si sta parlando, questo contributo vuole andare a mettere in luce cosa insegna la mobilità sanitaria tra regioni: cosa è, come viene regolata, quali sono le sue principali caratteristiche quantitative, e soprattutto quali valutazioni offre per leggere l’organizzazione del Servizio sanitario nazionale (Ssn) ed il suo funzionamento.
La necessità di affrontare il tema della mobilità sanitaria tra regioni trae origine da due presupposti: da una parte, ogni cittadino del nostro paese può usufruire di servizi e prestazioni socio-sanitarie su tutto il territorio nazionale senza restrizioni geografiche; dall’altra, occorre definire chi si deve fare carico della copertura finanziaria del servizio o della prestazione erogata. Per regolare questa partita la decisione generale oggi in vigore vede da una parte il cittadino muoversi su tutto il territorio nazionale con regole comuni (salvo le specificità erogative introdotte dalle singole regioni: esempio, ticket per le prestazioni ambulatoriali e farmaceutiche), accedendo a strutture pubbliche e private accreditate ovunque siano localizzate; dall’altra, poiché il finanziamento dei servizi sanitari regionali avviene secondo il criterio della popolazione residente e non, ad esempio, di quello della popolazione servita, occorre che quando una regione eroga un servizio (o prestazione) ad un cittadino residente in altra regione l’attività erogata venga finanziariamente coperta dalla regione di residenza.
LA COMPENSAZIONE
Il meccanismo complessivo prende il nome di compensazione sanitaria, e la sua gestione necessita di regole precise al fine di evitare (o almeno limitare) comportamenti che possono risultare non corretti o opportunistici.

Il fondo sanitario nazionale
e il suo riparto tra le regioni
Sorvoliamo sul dettaglio delle regole, troppo lunghe da descrivere (si veda in proposito il documento più recente approvato dalla Conferenza Stato-Regioni e riferito alla mobilità sanitaria per l’anno 2023: https://www.statoregioni.it/it/conferenza-stato-regioni/sedute-2023/seduta-del-7-giugno-2023/atti/repertorio-atto-n-134csr/) ed entriamo subito nel merito innanzitutto rassicurando i dubbiosi che l’erogazione di prestazioni a cittadini di altre regioni non avviene né a titolo gratuito né a titolo caritativo, ma la relativa prestazione viene esposta economicamente alla regione di pertinenza (che è quella di residenza del cittadino). Si creano in questo modo rispettivamente crediti e debiti tra regioni che devono essere compensati e saldati. Anticipo questa conclusione perché, con mio grande stupore, la domanda mi è stata proposta in tutte le tante lezioni di programmazione sanitaria che ho avuto l’opportunità di fare.
Forse non sono tutte, ma sono molte le attività che ricadono sotto l’ombrello della compensazione sanitaria tra regioni e sono le più rilevanti: ricoveri ospedalieri (di tutti i tipi), prestazioni ambulatoriali, farmaceutica, medicina generale (MMG, PLS), cure termali, trasporti con ambulanza ed elisoccorso. Va inoltre precisato che tutte le prestazioni Lea vanno addebitate alla regione di residenza: quelle non comprese nelle regole di compensazione sono soggette a fatturazione diretta tra il soggetto erogatore e la Asl di appartenenza del cittadino.
LO SCAMBIO DI INFORMAZIONI
Le informazioni scambiate, attraverso specifici flussi informativi elettronici e periodici, subiscono un processo composto di tre fasi: entro la metà di giugno dell’anno successivo a quello di erogazione avviene lo scambio delle informazioni; entro la metà di luglio avvengono le eventuali contestazioni conseguenti alle attività di controllo e verifica che ogni regione predispone; entro il 30 settembre vanno proposte le controdeduzioni e le eventuali correzioni. In questo percorso sono ammessi anche accordi bilaterali tra le regioni. Al termine delle attività previste viene formulata e concordata tra le regioni una matrice di compensazione (dare, avere) che viene automaticamente saldata nel riparto del Fondo sanitario nazionale dell’anno successivo. Quindi la prestazione erogata nell’anno X viene economicamente riconosciuta alla regione di pertinenza nell’anno X+2.
Questo è quello che avviene tra le regioni: il passaggio invece dalla singola regione alle proprie strutture (Asl, Aziende, privati accreditati, …) è regolato con metodologie regionali che non verranno discusse nel seguito.

Livelli essenziali di assistenza:
è necessaria una maxi-riforma
IN BALLO 4,6 MILIARDI
Fin qui gli elementi generali di maggiore rilievo del percorso di compensazione della mobilità sanitaria: analizziamone adesso le principali caratteristiche quantitative, avvertendo che dalla lettura di diversi rapporti e contributi è facile rilevare numeri che sono spesso differenti, perché il tutto dipende da quale delle molteplici fonti informative disponibili viene presa l’informazione, anche se le diversità non sono di solito sostanziali.
Il valore complessivo della mobilità sanitaria in compensazione è presentato in figura 1 per gli anni dal 2010 al 2020.
Figura 1. Valore economico complessivo della mobilità sanitaria tra regioni (milioni di €). Fonte: Rapporto Gimbe, La mobilità sanitaria interregionale nel 2020.
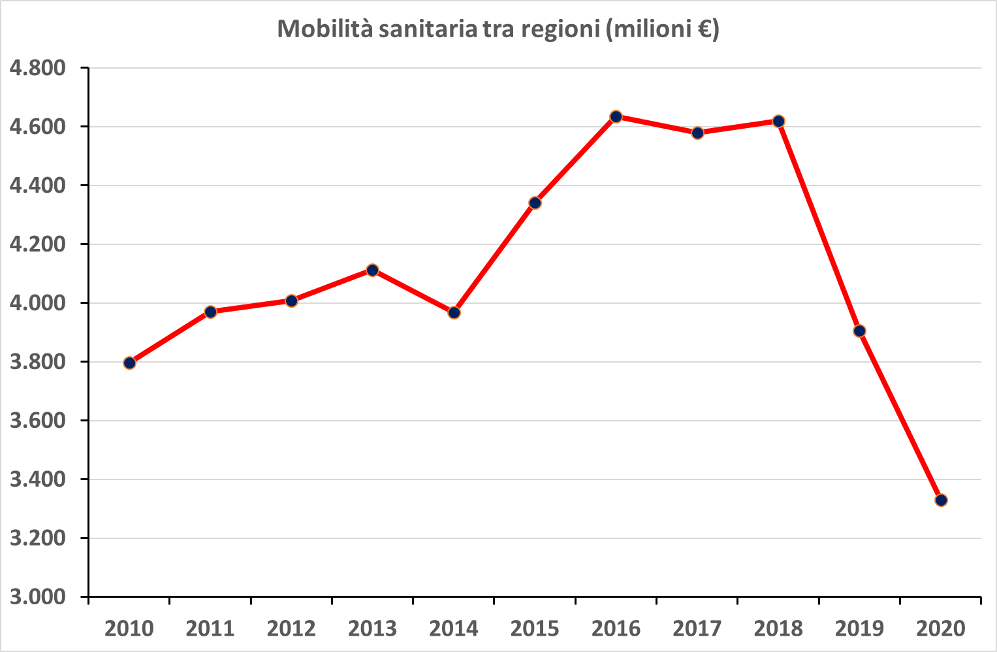
Trascurando il 2020, anno pandemico che ha influito anche sulla mobilità, si osserva che nel decennio 2010-2019 si è passati da un valore compreso tra circa 3.800 milioni di euro (corrispondenti al 3,5% del fondo sanitario nazionale) a circa 4.600 milioni di euro (4% del Fsn), con un andamento che ha visto una decisa crescita nel 2015 ed un appiattimento a partire dal 2017, con un crollo negli anni 2019 e 2020.
Nella mobilità sanitaria si riconoscono comunemente due aspetti:
- la mobilità “attiva”: prestazioni erogate a cittadini con residenza in altre regioni. Viene spesso identificata con il termine “attrazione”;
- la mobilità “passiva”: prestazioni usufruite in regioni diverse da quella di residenza. Viene di solito identificata con il termine “fuga”.
I due termini danno l’idea generale della direzione della mobilità sanitaria ma non sempre ne veicolano correttamente il contenuto e, soprattutto, il significato. Una regione viene solitamente indicata come “attrattiva” quando il saldo tra mobilità attiva e passiva è positivo. Nella tabella 1 sono riportati i saldi (compensazione) di mobilità per regione dal 2012 al 2021 e la figura 2 li rappresenta graficamente.
Tabella 1. Valore economico complessivo dei saldi di mobilità sanitaria delle regioni tra il 2012 ed il 2021 (migliaia di €). Le regioni sono ordinate geograficamente da nord a sud. Fonte: Quotidiano Sanità (24.1.2023).
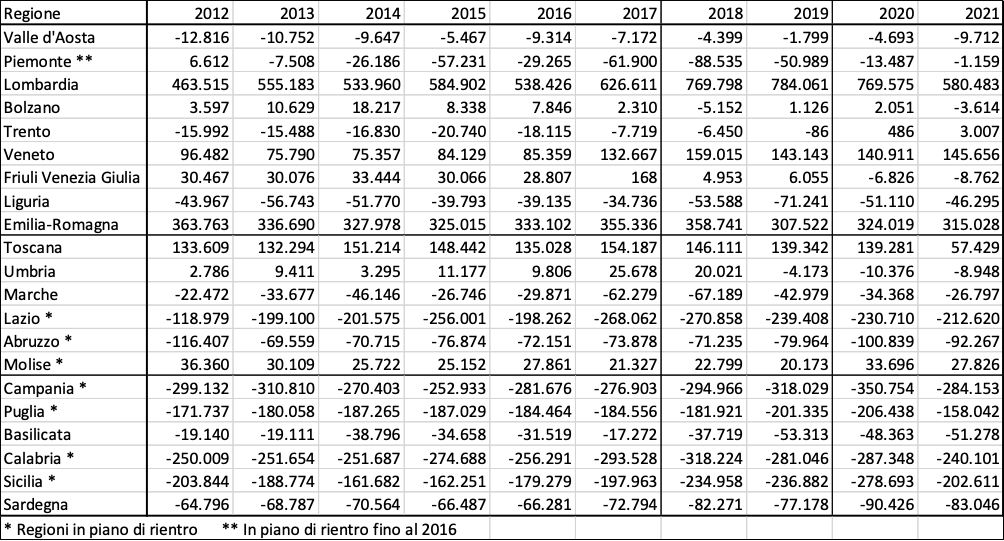
Figura 2. Valore economico complessivo dei saldi di mobilità sanitaria delle regioni tra il 2012 ed il 2021 (migliaia di €). Le regioni, da sinistra a destra del grafico, sono ordinate geograficamente da nord a sud. Fonte: Quotidiano Sanità (24.1.2023).
Come si può facilmente osservare il fenomeno della mobilità sanitaria si può considerare strutturale e non contingente: nel decennio 2012-2021 le regioni con saldo positivo sono sempre le stesse e sempre le stesse sono quelle con saldo negativo. Quanto al valore (positivo o negativo) dei saldi non ci si deve fare ingannare dai numeri assoluti riscontrati nelle singole regioni perché dipendono ovviamente dalle dimensioni (in termini di popolazione) delle regioni stesse.
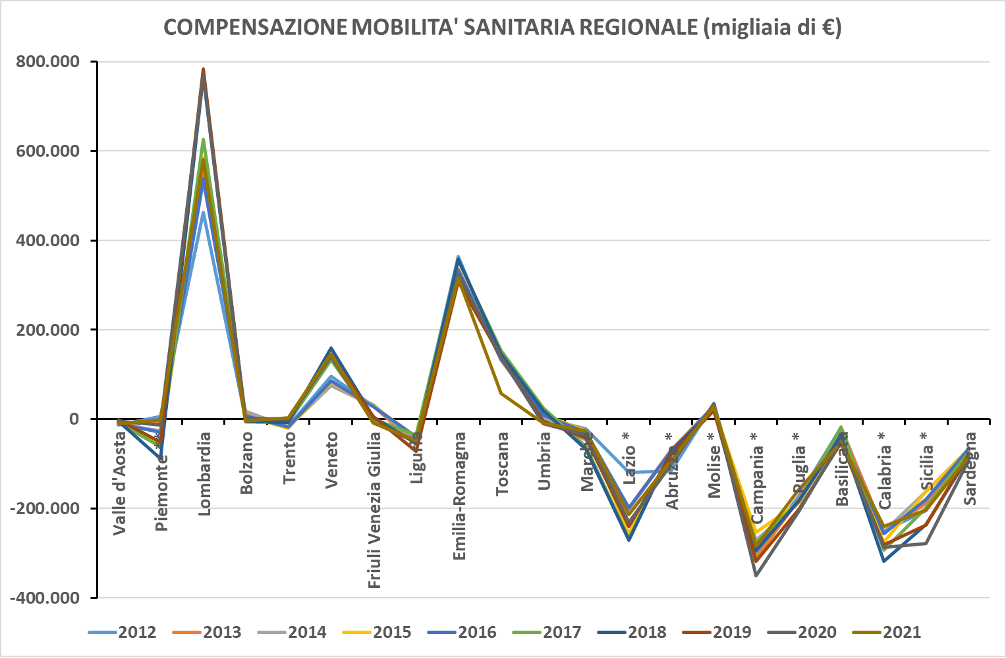
Macroscopicamente parlando la mobilità sanitaria, intesa come saldi, va chiaramente da sud a nord e dalle regioni in piano di rientro verso le regioni che non sono in piano di rientro (figura 3): le due letture sono analoghe perché le regioni in piano di rientro sono in gran parte collocate al sud.
Figura 3. Valore economico complessivo dei saldi di mobilità sanitaria delle regioni tra il 2012 ed il 2021 (migliaia di €). Suddivisione per macroregioni (nord, centro, sud-isole) e per piano di rientro. Fonte: nostre elaborazioni su dati Quotidiano Sanità (24.1.2023).
NORD E SUD
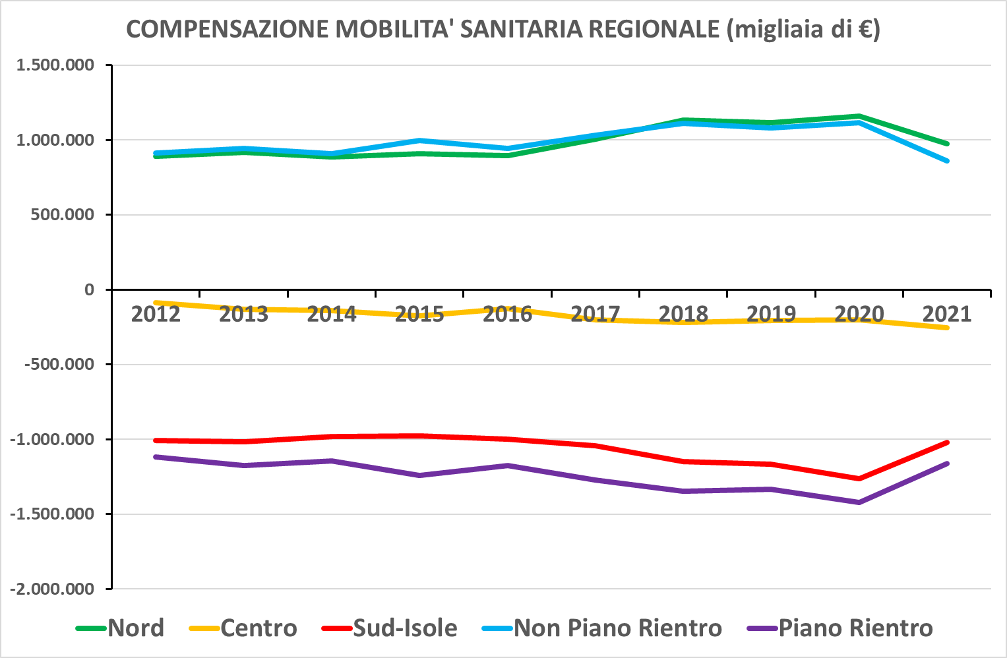
La figura 4 cerca di capire in termini macroscopici come stanno cambiando nel tempo i saldi di mobilità. Oltre alla conferma degli andamenti geografici (nord attivo, centro-sud passivo) ed in relazione ai piani di rientro, l’andamento medio per regione e per anno mostra una leggera accentuazione dei saldi dopo il 2017 per le tre aggregazioni geografiche (nord, centro, sud-isole) ed una importante variazione (sempre dopo il 2017) dei saldi per le regioni in piano di rientro che vedono una forte riduzione del loro debito medio annuale, probabile conseguenza anche delle attività messe in atto proprio in applicazione dei piani di rientro.
Figura 4. Valore economico complessivo dei saldi di mobilità sanitaria per periodo: media per regione e per anno (migliaia di €). Suddivisione per macroregioni (nord, centro, sud-isole) e per piano di rientro. Fonte: nostre elaborazioni su dati Quotidiano Sanità (24.1.2023).
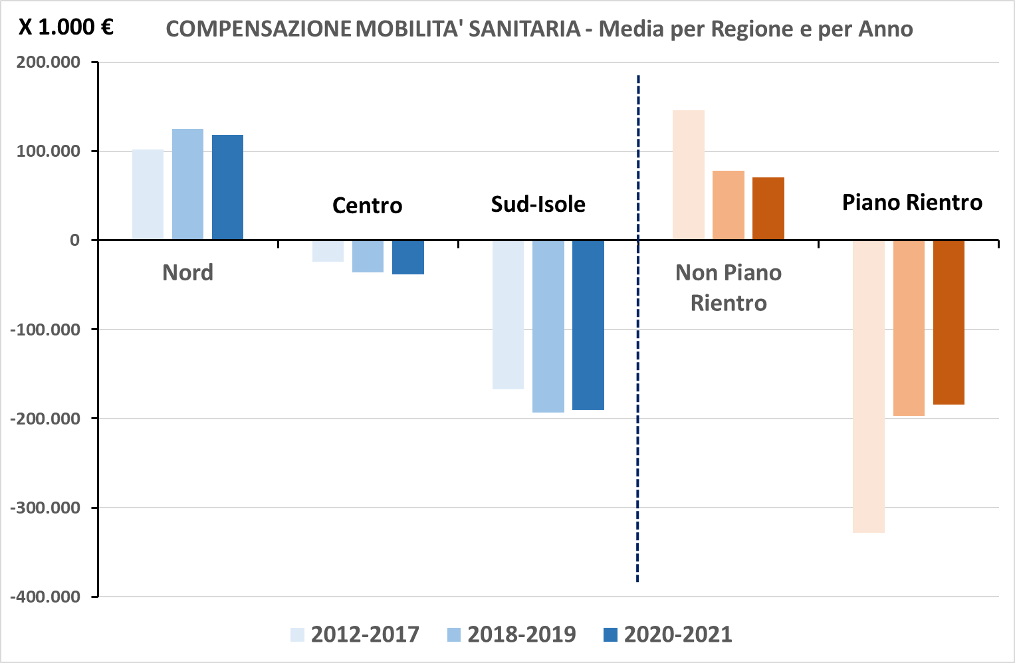
La figura suggerisce anche la presenza di segnali di un effetto della pandemia (anni 2020-2021) sulla mobilità (leggera riduzione dei saldi attivi e passivi) ma dal punto di vista macroscopico non sembrano particolarmente significativi in termini di compensazione.
SALDI IN VALORE PRO CAPITE
Poiché le regioni hanno diversa dimensione anziché considerare i saldi in valore assoluto è più utile considerare i saldi in valore relativo, ed in particolare secondo i valori pro-capite: è quanto propone la figura 5, dove sono rappresentate le informazioni riferite ai due bienni 2018-2019 e 2020-2021. In questo modo emerge meglio l’effetto del periodo pandemico.
Figura 5. Valore economico complessivo dei saldi pro-capite (in €) di mobilità sanitaria delle regioni. Bienni 2018-2019 e 2020-2021. Fonte: Quotidiano Sanità (24.1.2023).
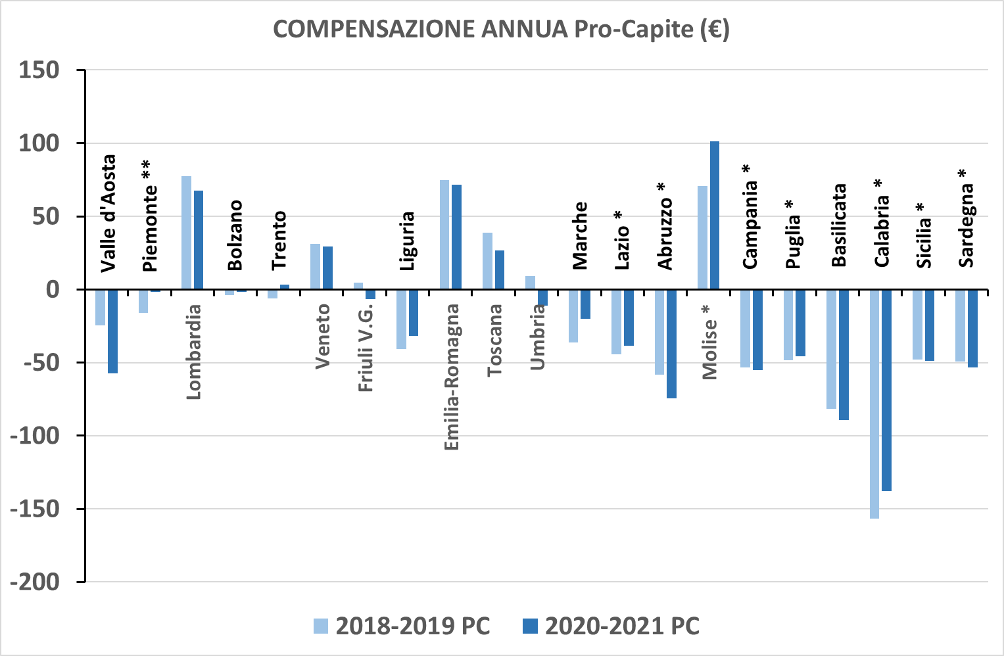
Vi sono regioni per le quali la pandemia ha avuto l’effetto di ridurre i valori economici dei saldi di mobilità, sia quando in precedenza questi erano positivi (Lombardia, Veneto, Emilia-Romagna, Toscana, Umbria) sia quando erano negativi (Piemonte, Liguria, Bolzano, Marche, Lazio, Puglia, Calabria); allo stesso modo, ma contrariamente, vi sono regioni in cui la pandemia ha aumentato il valore del saldo, e questo ancora sia quando esso era positivo (Friuli, Molise) sia quando invece era negativo (Valle d’Aosta, Trento, Abruzzo, Campania, Basilicata, Sicilia, Sardegna). Le regioni con la maggiore variazione pro-capite in aumento dei saldi nel biennio pandemico sono la Valle d’Aosta ed il Molise, mentre quelle con la maggiore variazione in diminuzione sono Umbria, Calabria e Marche.
ATTRAZIONE E FUGA
Una idea più pertinente delle caratteristiche della mobilità sanitaria quanto alle dinamiche di attrazione e fuga si ottiene abbandonando l’analisi dei saldi e passando ad esaminare separatamente le voci della mobilità attiva e di quella passiva, sempre tenendo conto della diversa dimensione delle regioni (esame dei valori pro-capite). Il pannello superiore della figura 6 presenta, con riferimento all’anno 2018, l’attrattività vera di ogni regione, cioè le entrate pro-capite. Assieme alle regioni note per la loro attrazione, come Emilia-Romagna e Lombardia, nelle prime posizioni compaiono regioni inattese come Molise, Trento, Basilicata, Umbria e Valle d’Aosta, mentre in coda si posizionano tipiche regioni non attrattive come Sardegna, Sicilia, Calabria, Campania e Puglia.
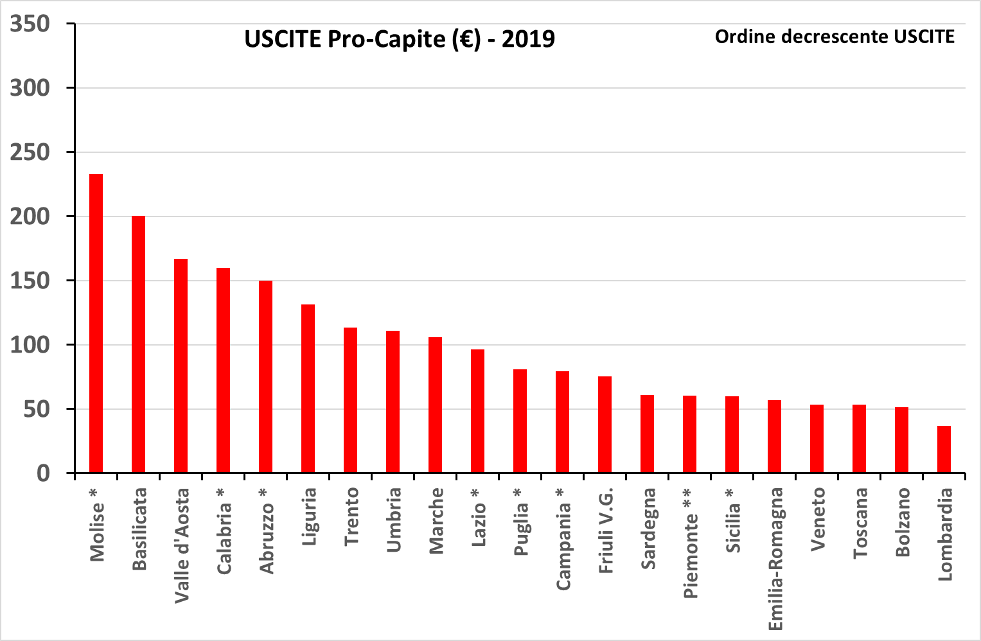
Figura 6. Valore economico complessivo delle entrate pro-capite (pannello superiore) e delle uscite pro-capite (pannello inferiore) in € della mobilità sanitaria delle regioni. Anno 2019. Fonte: nostre elaborazioni su dati della Conferenza Stato-Regioni.
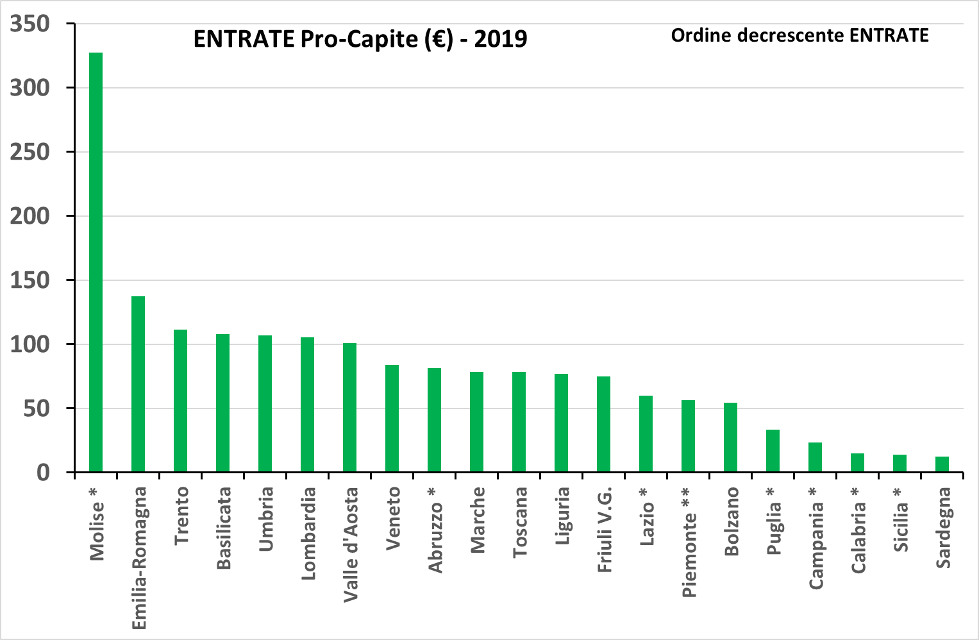
ANCHE IL MOLISE TRA LE PIU' ATTRATTIVE
Parimenti, nel pannello inferiore di figura 6 viene rappresentata la fuga (uscite pro-capite). Anche in questo caso la classifica delle posizioni più basse vede regioni come Lombardia, Bolzano, Toscana e Veneto, che l’immaginario collettivo ed i saldi di compensazione vedono come regioni attrattive (e quindi a bassa fuga), mentre sorprende da una parte di non trovare nelle posizioni alte della fuga regioni come Puglia, Campania e Sicilia, che hanno saldi fortemente negativi, e dall’altra di trovare regioni come Molise, Basilicata e Valle d’Aosta che presentavano valori elevati di mobilità attiva.
Alla luce di questi dati ci sembra che si debbano definire attrattive le regioni caratterizzate dalla coppia elevate entrate pro-capite e basse uscite pro-capite, cioè alta attrazione e bassa fuga: Emilia-Romagna (+81 €), Lombardia (+69€), Veneto (+30 €), Toscana (+25 €), con il caso speciale del Molise (+95) che presenta il valore massimo. Allo stesso modo, non attrattive risulteranno le regioni con basse entrate ed alte uscite (sempre pro-capite), e cioè la Calabria (-145 €), la Basilicata (-93 €), l’Abruzzo (-69 €), e la Valle d’Aosta (-66 €).
Molise a parte, che andrebbe studiato come caso a sé per i valori elevatissimi che presenta sia di entrate che di uscite pro-capite, valori che danno luogo ad un saldo fortemente positivo, le regioni più piccole (ad esclusione di Bolzano) presentano valori elevati sia di attrazione che di fuga.
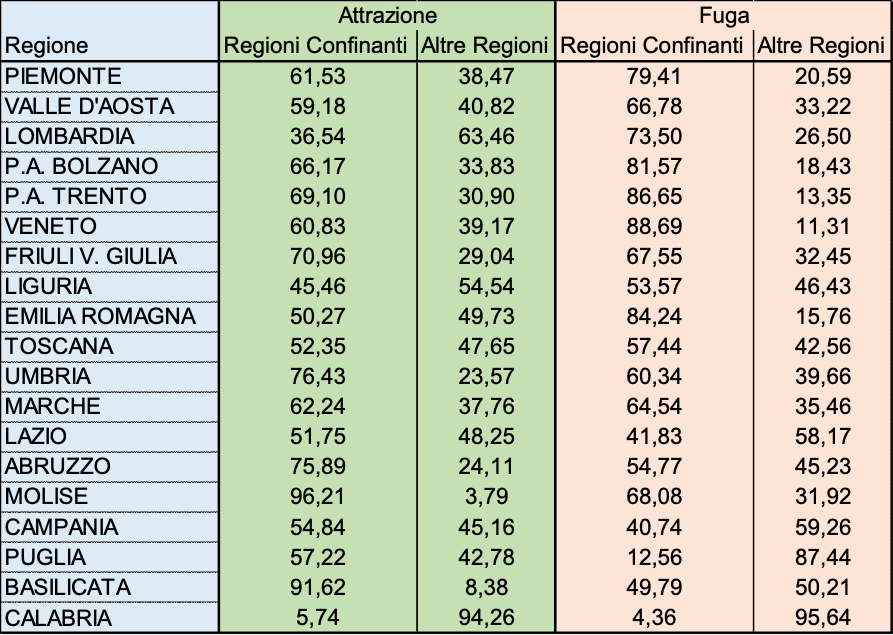
CONFINANTI E NO
Per comprendere meglio il ruolo e le caratteristiche della mobilità, la tabella 2 propone una analisi che separa in termini percentuali, sia in attrazione che in fuga, le attività che hanno a che fare (per ciascuna regione) con le regioni confinanti e quelle che si riferiscono invece alle regioni non confinanti, nel tentativo di distinguere la mobilità di prossimità legata alla assenza di confini fisici tra territori di regioni diverse da quella che potrebbe essere considerata la vera mobilità sanitaria legata alla distanza. I dati si riferiscono al 2019, ultimo anno pre-covid, e per ovvi motivi geografici non considerano le due grandi isole. La analisi della mobilità di confine rispetto a quella a distanza è fortemente condizionata dalla posizione geografica delle singole regioni (si pensi, ad esempio, alla Valle d’Aosta, al Friuli, alla Campania), ma può dare una idea migliore del significato di attrazione e fuga rispetto alla informazione veicolata dal solo totale regionale.
In termini di attrazione l’attività effettuata per residenti nelle regioni vicine (confinanti) è superiore al 50% del totale in tutte le regioni ad esclusione di Lombardia (37%), Liguria (45%) e Calabria (6%), mentre dal punto di vista della fuga le attività usufruite nelle regioni confinanti sono superiori (ed a volte largamente) al 50% in tutte le regioni del centro-nord (ad esclusioni del Lazio) ed inferiori al 50% in Campania, Puglia, Basilicata e Calabria.
Tabella 2. Valore economico complessivo in attrazione ed in fuga della mobilità sanitaria delle regioni: suddivisione percentuale tra regioni confinanti e non confinanti. Anno 2019. Fonte: nostre elaborazioni su dati della Conferenza Stato-Regioni.
Il 70% (in termini economici) della mobilità è costituito dai ricoveri, il 16% dalle prestazioni specialistiche, il 12% dalla farmaceutica, ed il resto dalle altre attività oggetto di compensazione. Considerando i due servizi principali erogati, le attività di ricovero in mobilità sono ripartite al 54% nel privato accreditato ed al 46% nel pubblico, mentre le prestazioni ambulatoriali sono svolte nel 51% nel pubblico e nel 49% nel privato accreditato. La presenza del privato in queste attività di mobilità è molto differente da regione a regione: si va dal 3% della Calabria, 8% della Basilicata, e 10% della Liguria, al 70% della Lombardia, 72% della Puglia, e 87% del Molise.
Chiudiamo qui la descrizione dei molti dati disponibili per lasciare un po’ di spazio a qualche commento, anche di prospettiva.
FENOMENO STRUTTURALE
L’osservazione complessiva delle informazioni sulla mobilità sanitaria tra regioni dice innanzitutto che non siamo di fronte ad un fenomeno contingente bensì a qualcosa di strutturale, che dura da tempo con caratteristiche sostanzialmente costanti: a parte l’ovvia ed attesa variabilità annuale, le regioni con un delta di compensazione positivo, da una parte, e quelle con un delta negativo, dall’altra, sono praticamente sempre le stesse, con una direzione della mobilità che va dal sud al nord del paese.
Questa mobilità, al centro nord è una mobilità prevalentemente di confine mentre al sud è maggiore la mobilità a distanza, anche se per questa valutazione sarebbe preferibile avere a disposizione dati sui chilometri percorsi, anche entro regione (si pensi alle regioni più grandi), informazione che non ci risulta sia mai stata esaminata.
Un altro elemento che può disturbare la valutazione è legato al criterio della residenza, criterio che è usato per definire i saldi tra regioni. Molte persone, infatti, vivono la loro quotidianità (per ragioni di lavoro, di studio, …) in luoghi diversi da quello di residenza e pertanto quando usufruiscono di servizi sanitari vengono classificati come fossero in mobilità. E lo stesso succede quando si usufruisce di prestazioni mentre si è in ferie in regioni diverse da quella di residenza.
PREVALENZA DEL PRIVATO ACCREDITATO
Come mostrano i dati circa la metà della mobilità si indirizza verso il privato accreditato, che nel Ssn rappresenta invece molto meno del 50%. Questo effetto di attrazione può essere favorito anche dalla opportunità che ha il privato accreditato di aprire punti di raccolta (esempio: ambulatori) anche in regioni diverse rispetto alla collocazione della casa madre, verso la quale vengono poi indirizzate le attività, in particolare di ricovero.
Un caso particolare è costituito dalle regioni piccole, i cui valori quantitativi dal punto di vista economico sono ovviamente ridotti in termini assoluti ma danno luogo a valori relativi elevati sia in attrazione che in fuga. Eclatante in proposito è il caso del Molise, che risulta la regione che presenta sia i più elevati indicatori di attrazione che i più elevati indicatori di fuga.
Che la mobilità sanitaria sia un fenomeno rilevante è ormai assodato e che a soffrirne siano particolarmente le regioni del sud è altrettanto evidente, se però si vuole intervenire per modificare questa situazione tali constatazioni non bastano ed occorre avere contezza delle motivazioni che stanno dietro questo fenomeno. Alcune le abbiamo indicate (mobilità di confine, residenza vs presenza, attività del privato accreditato, …) ma c’è bisogno di conoscere di più. Ad esempio: quanta della mobilità in fuga dipende da carenza di offerta in qualche particolare settore (o in più di uno)? Da queste analisi non emerge ed occorre approfondire partendo da qualche regione esemplificativa o da qualche ambito specifico (tumori?) per il quale è nota la concentrazione di una offerta qualificata in alcuni territori. Altro esempio: quanto la mobilità è determinata dalla buona (attrazione) o cattiva (fuga) qualità della rete di offerta? Le classifiche delle strutture che vengono proposte da istituti/enti diversi potrebbero costituire un elemento di reputazione che può favorire la mobilità dei soggetti bisognosi, ma al momento non ci risultano contributi che abbiano messo a tema la questione, che è data per scontata ma che necessita di essere dimostrata nei fatti.
Poiché la mobilità passiva (fuga) rappresenta un onere economico reale per le regioni risulta comprensibile il tentativo di queste ultime di porre qualche tipo di freno a tale mobilità, Il fatto che essa non sia facilmente regolabile e governabile dice da una parte la insufficiente conoscenza dei fattori (motivazioni, ad esempio) su cui intervenire localmente, e dall’altra la necessità di adottare interventi più efficaci e di mettere un maggiore impegno sul tema da parte delle amministrazioni regionali. Qualche tentativo a livello centrale, all’interno della Commissione salute delle regioni, è stato effettuato, ma il rischio è che interventi concepiti a tale livello rischiano di creare barriere non accettabili alla libera circolazione dei cittadini sul territorio nazionale. L’esigenza delle regioni di controllare e governare la mobilità passiva è anche un messaggio agli operatori della rete di offerta perché gli investimenti fatti per incrementare tali attività potrebbero risultare controproducenti.
I dati più recenti di mobilità, anni 2022 e 2023, non sono ancora disponibili e pertanto non si può conoscere completamente come la pandemia da Sars-CoV-2 abbia influenzato il movimento dei pazienti: i dati relativi al 2020-2021 indicano una riduzione del volume economico della attrazione e della fuga ma non una modifica delle loro caratteristiche.























